視床下部過誤腫とは
視床下部過誤腫(ししょうかぶかごしゅ、hypothalamic hamartoma)は、てんかんの原因となる脳の病変として、その病態生理に関する理解は近年深まりつつあります。非常にまれな胎性期の発生異常で、腫瘍性ではないために、追跡期間中に大きくなることはないため、診断が難しいものでした。最近てんかん性笑い発作の原因としてクローズアップされ薬物難治性であることから過誤腫本体にいろいろな手術法が試みられてきました。しかし脳の最も深部に位置しているために、到達が困難で侵襲性が高く、多くの後遺症が報告されたため、侵襲度の低い手術法の開発が望まれていました。
西新潟中央病院・機能脳神経外科では、後遺症0、発作消失率100%をめざして新しい手術法の開発・改良を10年以上にわたって行ってきました。私たちが開発した最も低侵襲(高い安全性)と最も高い有効性(高い発作消失率)を有する定位温熱凝固術について知っていただくために、以下の目次にしたがって述べていきましょう。
1.視床下部過誤腫とは
2.視床下部過誤腫の有病率
3.視床下部過誤腫自体のてんかん原性(発作原性)
4.発作原性、てんかん原性、二次性てんかん原性
5.てんかん性脳障害
6.思春期早発症
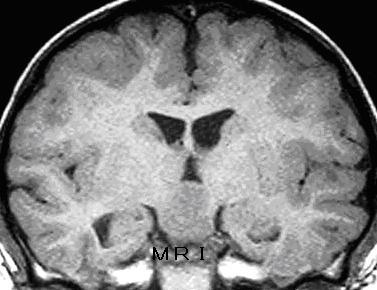
7.視床下部過誤腫のMRI分類
8.脳波と脳血流検査
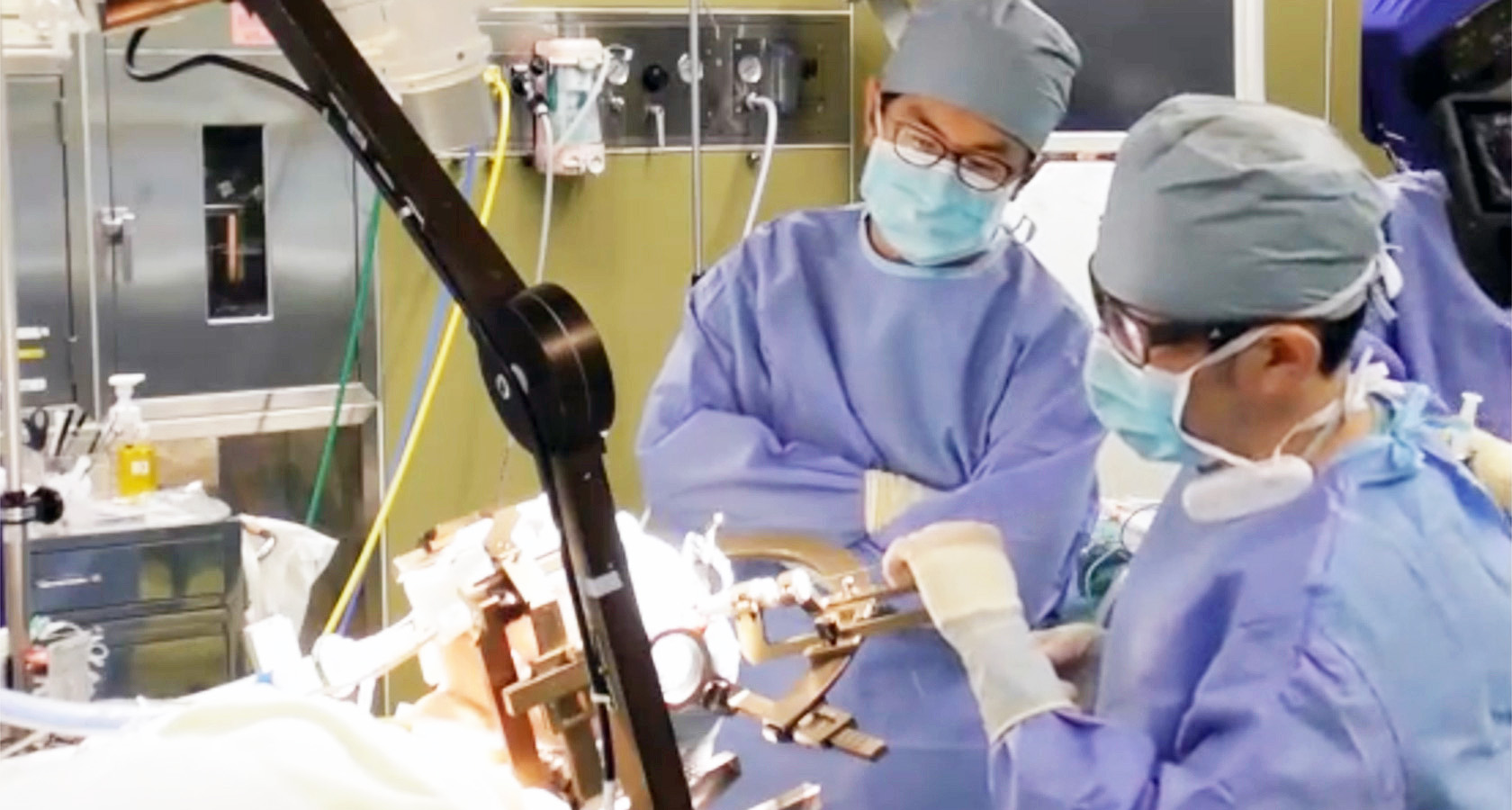
9.定位温熱凝固術(西新潟中央病院が開発した手術法)
10.手術効果と後遺症
11.他の手術法との効果と後遺症比較
12.結論
13.視床下部過誤腫の最新論文
視床下部過誤腫とは
視床下部過誤腫(以下、過誤腫とする)は、胎性35日から40日の異常により生じる先天性のまれな奇形の1つで、視床下部(hypothalamus)の腹側や灰白隆起(tuber cinereum)にでき、乳頭体(mamillary body)に付着する異所性(通常には存在しない)形成異常である病変です。視床下部に類似した組織で大型の神経細胞や小型グリア細胞から構成されています。過誤腫本体がてんかん原性(intrinsic epileptogenicity)を有することが明らかにされています。kameyamaらは、過誤腫から視床下部ー視床背内側核ー前部帯状回Yakovlev回路の一部)を介して大脳皮質に伝播して笑い発作以外の発作が起きる(二次性てんかん原性、secondary epileptogenesis)と推論しています。
視床下部過誤腫の有病率
根拠ははっきりしませんが有病率は5から10万人に1人とされています。しかし最近てんかんを合併する頻度は20万人に1人とスウェーデンから報告されています。この報告を基に、日本での20歳未満の人口2490万人から有病率を計算すると、てんかんをもつ視床下部過誤腫の患者は125人と推計されます。しかし、国内に実際の患者数のデータはありません。当院の症例では男女比が2対1となっています。
視床下部過誤腫自体のてんかん原性(発作原性)
そもそも笑いは感情表現であり、その質的な多様性は人類特有のものと考えられ、言語での笑いの表現も多様です。そのため笑いの神経機構の研究は困難であり、過誤腫がてんかん発作としての笑いを生じさせる機序もまだ解明されていません。しかし過誤腫本体に笑い発作のてんかん原性が存在することは深部電極記録や手術結果から明らかにされています。過誤腫そのものがてんかんの原因であることが明らかになったのは1995年のことです。以下に列記するもののうち1)から4)は直接的証拠で、5)から7)までは間接的証拠ということになります。
1)定位的に過誤腫の中に入れられた電極から始まる発作が脳波で捉えられたこと
2)同じ電極を電気刺激することで笑い発作を誘発すること
3)発作時の脳血流検査で過誤腫自体が高潅流になること
4)過誤腫を手術することによりてんかん発作が消失すること
5)脳皮質切除や脳葉切除で発作が消失しないこと
6)脳梁離断術は転倒発作以外に効果がないこと
7)迷走神経刺激で効果がないこと
発作原性、てんかん原性、二次性てんかん原性
過誤腫は、笑い発作とほかの種類のてんかん発作を複数持っていることが多いことが知られています。
1.笑い発作
てんかん発作は笑い発作が特徴的で、笑い発作がある患者さんに過誤腫があるのではないかと疑って検査をすることが奨められます。疑わなければ診断がむずかしいのが過誤腫です。笑い発作は平均して2歳頃に発症しますが、病歴を良く聞くと、生まれたときから笑い顔やクスクス笑いがあることに気づかれていることがあります。そのような児は、おそらくお母さんのおなかの中でも笑っていたのではないでしょうか。笑い発作には様々なタイプがあり、強迫的な笑い表情、ニヤリとするだけのもの、声をあげて笑うもの、楽しい感じを伴わない笑いの場合が多いことが知られています。笑い発作はほとんどが日単位で発作の数が多く、薬では治らないと言われています。
2.ほかの発作型
通常は笑い発作で発症しますが、笑い発作が薬でコントロールできないと、それ以外の多彩な発作型を出すようになります。強直発作(15から35%)や複雑部分発作(50から60%)、全身強直間代発作(40から60%)、非定型欠神発作(40から50%)、転倒発作(30から50%)などの複数の発作型をもっている患者さんが多くいます。
過誤腫は、3で述べたように発作原性(てんかん原性)を持つことが明らかとなりました。Kahaneら(2003)によれば、第1ステージでは笑い発作のみが起こります。第2ステージに進むと笑い発作以外に、脳波の悪化と行動的問題が起こるようになります。これは皮質下てんかん原性のパワーが皮質まで伝わり始めたことを意味します。さらに第3ステージになると側頭葉を中心とする二次性てんかん原性の活動が活発となって笑い発作以外のいろいろなてんかん発作や行動異常、知的障害が進行することになります。これはてんかん性脳障害のモデルとして重要な意味を有しています。私たちの経験から、第3ステージにならないうちに外科的治療で発作をなくすることが重要であると思っています。
てんかん性脳障害
過誤腫に伴って認められる精神発達遅滞や行動異常は小児期の患者さんに多く認められますが、手術後にてんかん発作の消失に続いてほとんど改善することから、治療可能なてんかん性脳障害であると考えられています。笑い発作が脳のいろいろなところに伝播することによって引き起こされる二次的な脳障害と考えられていますので機能的改善のためにも小児期の早期に外科治療を考慮する必要があります。
1.精神発達遅滞
過誤腫の患者さんは平均して精神発達遅滞を伴うことが多いようです。しかし、正常知能の患者さんも少なくありません。過誤腫の大きさとは相関しないことが、当院の症例から明らかになっています。当院での手術後に、ほとんどの症例で知能指数が改善します。術後に普通学級に移ることができたお子さんがいます。
2.行動異常
小児例では多動や過激などの行動異常を伴う場合が多く見られます。一般的に過誤腫が大きい場合に起こりやすい症状とされています。当院の症例は全例、術後に行動異常が改善して普通の生活ができるようになっています。
思春期早発症
過誤腫が比較的大きい場合は思春期早発症を伴うことがありす。思春期早発症は第二次性徴(初潮、陰毛、陰茎肥大、声変わりなど)が起きることです。私たちのシリーズでは約35%の患者さんに見られています。思春期早発症が主症状の場合もあります。この症状は最近の研究により、過誤腫内にLH-RHを作る神経細胞があるわけではなく、視床下部に作用してLH-RH分泌を促進させるTGFαやβを発現させるアストログリアを過誤腫がたくさん持っていることから大きい場合にこの症状を出すことになると考えられています。この症状に対しては、過誤腫の全摘出が有効ですが、部分的摘出では効果がなく、私たちの手術でも効果がありません。しかしホルモン療法はすでに確立されており、小児の早い時期にホルモン療法(LH-RHアナログ、リュープリンによる治療)が有効です。
視床下部過誤腫のMRI分類
1.画像診断
過誤腫の診断にはMRIがもっとも有用です.笑い発作や思春期早発症が認められれば、乳頭体周辺をよく調べるべきです.直径10 mm以下の過誤腫はそれを疑わなければ、ふつうのMRIのルーチン検査では見落とす危険が大きいと思います. 過誤腫の描出は冠状断(図1)が最も有用で、矢状断も有用です.乳頭体が温存されているか、視床下部との接合はどちら側かを確認する必要があります.過誤腫は、T1強調MRI画像では低信号強度に、T2強調MRI画像では高信号強度の病変として描出されます.大きさは5mm~80mm(平均18mm)といろいろですが、30mm以上の大型が12例、50mm以上の巨大な物が3例ありました。
2.過誤腫のMRI分類
過誤腫の発生部位と形などからいろいろの分類があります.視床下部に付着するタイプから有柄pedunculated あるいは無柄sessileに分類する方法のほか、Kameyamaらは、後者をintrahypothalamic typeとparahypothalamic type、mixed hypothalamic typeの3型に分類しています(2009).自験例では、intrahypothalamic type(26%)と、parahypothalamic type(9%)の他に、両者の要素を併せ持つ新しいタイプmixed hypothalamic type(65%)でした. Intrahypothalamic typeは他のタイプに比して有意に径が小さく、parahypothalamic typeはintrahypothalamic typeに比べて有意にIQ/DQが低い結果でした.Mixed typeは両側接合型(43%)と片側接合型(57%)に分けられ両側型は、行動異常が多いという結果でした。
【図1】 MRI分類
| サブタイプ分類 | Intrahypothalamic | Mixed hypothalamic | Parahypothalamic |
|---|---|---|---|
| T1強調MRI 前額断 |  |
 |
 |
| シェーマ図 |  |
 |
 |
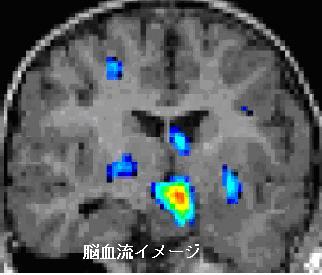
脳波と脳血流検査
1.脳波
頭皮脳波は、全般性の脳波異常を示すことが多いのですが、時に局在性の棘波を示す場合があり、付着側の大脳半球が優勢です.局在性の棘波は側頭葉に多く、次いで前頭葉に多い傾向にあります.脳波所見は、手術アプローチの側を決定する参考になります。
2.脳血流検査
脳血流検査(Single photon emission computed tomography、SPECT)では、発作時に過誤腫本体が高潅流を示します.さらに視床下部や視床にも高潅流が認められることも少なくなくありません.さらにはどちらの大脳半球に伝播するかを判定することで両側性の付着例では手術側を決定するのに役立ちます.過誤腫の中でも、視床下部に接した部分に高潅流が認められることが多く、この部分が最もてんかん原性が強い場所であると考えられます。
定位温熱凝固術(西新潟中央病院が開発した手術法)
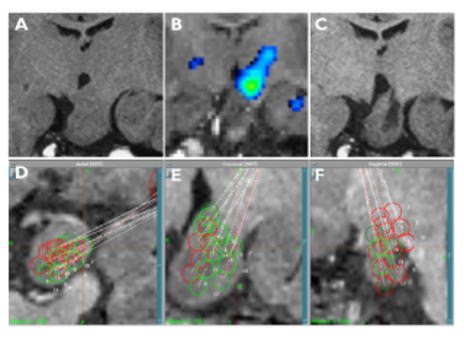
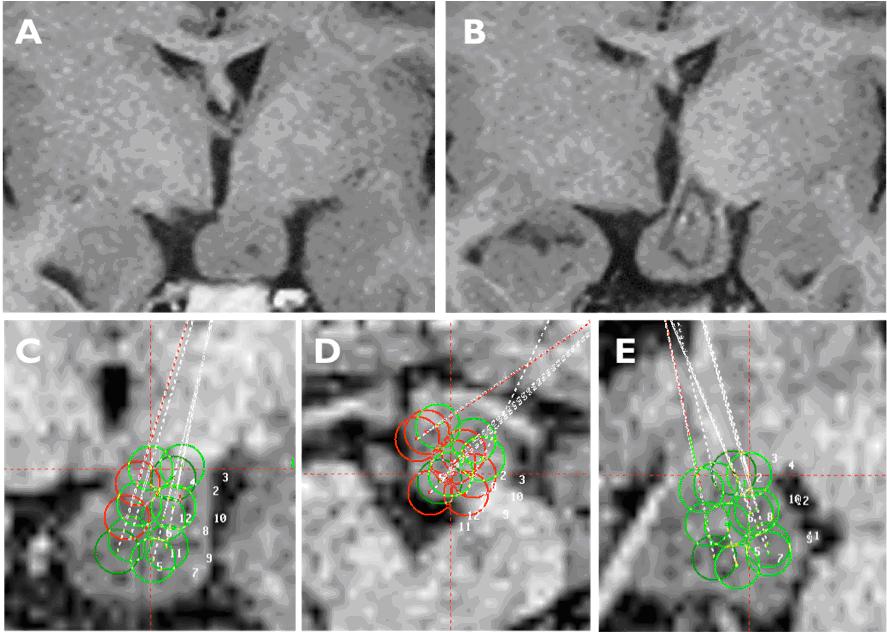
手術治療として、直達手術 、ガンマナイフ、内視鏡手術があります.私たちは、最も低侵襲で有効性の最も高い外科治療法として定位温熱凝固術を開発しました. 実際の方法は、MRI画像を三次元コンピュータ解析ソフトを用いて過誤腫内のターゲット(凝固目標の位置)とトラック(径2mmのRF温熱凝固用の電極を定位脳手術により刺入して進める方向)を決定しMRI画像をガイドにして手術を行います.凝固目標は三次元座標(x、y、z)で表示され、定位脳手術装置を用いて凝固電極を目標点に進めます.その位置はレントゲン撮影で確認します.誤差は1 mm以内です.過誤腫の大きさやタイプに応じて1~8個のトラックを設定し、1つのトラックに1~6個の凝固巣を作ります.凝固用の電極には先端に長さ4 mmのラジオ波凝固装置と温度を一定に制御する装置が組み込まれています.まず60℃30秒間のテスト凝固で安全性を確認します.心電図、血圧、体温、呼吸などのモニターをチェックします.後に74℃60秒の加温を行うと直径約5mmの球形の凝固巣ができます.凝固巣は過誤腫の大きさや形により1~36個作成しました(図3).過誤腫内を完全に凝固するのではなく、安全な過誤腫内は凝固するが、主として過誤腫と視床下部の接合部を凝固離断することにより過誤腫内で発生したてんかん波が正常組織へ伝搬しないようにする離断術の考え方によるものです.これは正常組織の損傷を最小限にして最大の効果を得ることができる方法であると考えています.MRIで過誤腫と視床下部の境界は十分に視認可能で、これがこの方法の最大の利点です.私たちは最近の例で最初のトラックで微小電極法により電気生理学的記録を行っています.正常視床下部から過誤腫に入ると電気的にきわめて活動が低下するためその境界部を電気生理学的に確認することが可能です.術直後のCTで熱凝固された場所と術直後の合併症の有無を確認して終了します.1-2週間後にMRIを行って凝固位置を確認します.笑い発作には即時効果があります.他の種類の発作は徐々に減っていき消失します.これをランニングダウンといいます.IQや行動異常もゆっくりと改善してゆきます。
【図2】 mixed hypothalamic type に対する定位温熱凝固術 (8トラックで18個の凝固を行いました)
【図3】 Parahypothalamic type 視床下部過誤腫に対する定位温熱凝固術
手術効果と後遺症
2013年9月現在、100例133回の定位温熱凝固術による永久的合併症ゼロを達成しています.効果の発現は術直後から認められ、小児群での発作転帰は良好です.複数回あるいは両側からの二期的手術も可能で安全です.5cmを超える巨大な視床下部過誤腫の手術も3例成功しています.
術後に発熱や食欲過多、低ナトリウム血症、ホルネル症候群といった視床下部症状が出現した例がありましたが、いずれも短期間一過性で重篤なものは認めませんでした.手術の合併症として、薄い慢性硬膜下血腫を来たし、術後4ヶ月で自然消失した1例と、亜急性硬膜外血腫ができて無症状で経過していた1例があります
術後2年以上を追跡できた53例の手術効果を発作転帰と術後の知能指数の改善と行動異常の改善から評価しました.全体では、笑い発作の消失率は96%でした.残存例に対しては再手術を予定しています.エンゲルの分類ではクラスI(発作完全消失)は81%という成績でした.成人例のうち,笑い発作は消失しましたが、10例で笑い発作以外の複雑部分発作や強直発作が残存しました.術前に、行動異常の見られた例は全例改善し、IQも術前に比して平均で約10ポイント上昇しました.
思春期早発症が見られた症例では早発症の改善は認めませんでした.術後の追跡期間中に成長ホルモンが上昇して思春期早発症の治療を開始した症例が2例ありました.早発症の治療はLH-RHアナログ(リュープリン)によるホルモン療法が確立しているため手術で改善しなくても問題ありません.
他の手術法との効果と後遺症比較
これまでに過誤腫の手術としていろいろな手術法が報告されてきました.自験例およびそれぞれの手術法の発作転帰と合併症率を表にまとめました(表1).ちなみに、過誤腫の慢性電気刺激療法, 脳梁離断術、迷走神経刺激は無効であるとされています.
最近は内視鏡手術が盛んに行われるようになってきていますが、報告にもあるように、intrahypothalamic typeという比較的小さな過誤腫が適応になるとされています.ガンマナイフも盛んに行われていますが、合併症はないものの有効性が低いこともわかってきています.
私たちの定位温熱凝固術は過誤腫の大きさや形(type)による制限はなくすべての過誤腫に適応できる手術法であるということ、ほかの手術法に比べて最も有効性が高く最も安全性が高い手術法であることは表1からも明らかで、定位温熱凝固術が過誤腫に最適な手術法であり世界標準となりうる手術法と考えています.
結論
これまでの経験から、小児例には定位温熱凝固術の効果はてんかん発作のみならず、認知機能や行動異常などのてんかん性脳障害に対しても大きな効果を認めることが明らかになりました.この手術は安全性も高いことから2歳以上であれば行うことが可能であり、早期に行って、術後の発作消失と機能的改善を期待することを勧めたいと思っています.
【表1】 視床下部過誤腫に対する手術法の有効性と合併症
| 手術手技 | 報告者(発年表) | 患者数 | エンゲルクラスI | 永久的合併症 |
|---|---|---|---|---|
| 直達手術 | Palmini(2002) | 13 | 15% | 31%,脳梗塞 |
| 〃 | Harvey(2003) | 29 | 52% | 48%, 記憶障害,体重増加, ホルモン異常 |
| 〃 | Ng(2006) | 26 | 54% | 16%, 記憶障害, , ホルモン異常 |
| 内視鏡手術 | Rekate(2006) | 44 | 30% | 7%, 記憶障害,体重増加 |
| 〃 | Procaccini(2006) | 33 | 49% | 15%, 体重増加, ホルモン異常 |
| ガンマナイフ | Regis(2006) | 27 | 37% | 0% |
| 定位温熱凝固術 | 亀山(2009) | 25 | 76% | 0% |
視床下部過誤腫の最新論文
1)亀山茂樹 : 視床下部過誤腫に対する定位温熱凝固術 Epilepsy 3(1):45-49,2009
2)Kameyama S , Murakami H , Masuda H , Sugiyama I : Minimally invasive magnetic resonance imaging-guided stereotactic radiofrequency thermocoagulation for epileptogenic hypothalamic hamartomas. Neurosurgery 65(3):438-449,2009